Articles
- Page Path
- HOME > J Musculoskelet Trauma > Volume 36(3); 2023 > Article
- Review Article Fracture-Related Complication: Fat Embolism Syndrome
- Beom-Soo Kim
-
Journal of Musculoskeletal Trauma 2023;36(3):95-102.
DOI: https://doi.org/10.12671/jkfs.2023.36.3.95
Published online: July 31, 2023
- 1,113 Views
- 12 Download
- 0 Crossref
- 0 Scopus
Abstract
Fat embolization is a common occurrence after trauma or during orthopedic procedures involving intramedullary manipulation. Although uncommon, fat embolism syndrome (FES) with respiratory failure, neurologic dysfunction, and petechial rash can be fatal to patients. Two theories are proposed for the manifestation of FES: in the mechanical theory, FES occurs when fat tissue in the bone marrow enters the bloodstream and mechanically blocks it; the biochemical theory proposes that FES occurs due to an inflammatory reaction caused by free fatty acids. There are currently no clear diagnostic criteria for FES, and symptoms and signs are typically nonspecific. For the treatment of FES, conservative and supportive management is performed for the specific symptoms, and close monitoring of the respiratory and neurologic systems is required in high-risk groups. Early fracture fixation of long bones helps prevent and reduce the severity of fat embolism.
Published online Jul 21, 2023.
https://doi.org/10.12671/jkfs.2023.36.3.95
 , M.D., Ph.D.
, M.D., Ph.D.
초록
지방 색전은 외상에 의해서나 골수강내 조작이 있는 정형외과적 수술 과정에서 흔히 발생한다. 이러한 지방 색전에 의해 호흡 부전, 신경계 증상, 그리고 점상 발진 등이 동반되는 지방 색전증은 흔히 발생하는 것은 아니지만, 환자에게 치명적일 수 있다. 지방 색전증의 발병 이론은 골수 내 지방조직이 혈류로 유입되어 기계적으로 막아서 발생하는 기계적 이론과 자유지방산에 의한 염증반응으로 인해 발생하는 생화학적 이론이 있다. 지방 색전증의 진단 기준은 현재까지 명확한 것은 없고, 증상과 징후가 전형적으로 비특이적이다. 지방 색전증의 치료는 해당 증상에 대한 보존적 치료를 시행하며, 고위험군에서는 호흡기계와 신경계에 대한 면밀한 모니터링이 필요하다. 장골 골절의 조기 고정술은 지방 색전증의 예방과 중증도 감소에 도움이 된다.
Abstract
Fat embolization is a common occurrence after trauma or during orthopedic procedures involving intramedullary manipulation. Although uncommon, fat embolism syndrome (FES) with respiratory failure, neurologic dysfunction, and petechial rash can be fatal to patients. Two theories are proposed for the manifestation of FES: in the mechanical theory, FES occurs when fat tissue in the bone marrow enters the bloodstream and mechanically blocks it; the biochemical theory proposes that FES occurs due to an inflammatory reaction caused by free fatty acids. There are currently no clear diagnostic criteria for FES, and symptoms and signs are typically nonspecific. For the treatment of FES, conservative and supportive management is performed for the specific symptoms, and close monitoring of the respiratory and neurologic systems is required in high-risk groups. Early fracture fixation of long bones helps prevent and reduce the severity of fat embolism.
서론
지방 색전(fat embolism)은 폐나 말초 혈관에 작은 지방 덩어리가 존재하는 것을 의미하며, 지방 색전증(fat embolism syndrome)은 지방 색전으로 인해 호흡곤란, 신경학적 증상 및 점상 발진이라는 삼중주를 초래하는 것을 의미한다.1,2) 지방 색전증은 골절이 발생한 후 또는 정형외과 수술 중에 발생한다.3,4) 지방 색전증의 발생은 흔하지 않지만, 잠재적으로 생명을 위협하는 중요한 골절 관련 합병증이다.5) 1861년 외상 환자의 폐 모세혈관에서 지방의 존재에 대해 보고가 되었고6) 1873년에 대퇴골 분쇄 골절 환자에서 지방 색전증으로 인한 임상적 증상과 사망을 보고하였다.7) 이후부터 언급되어 현재까지 연구되고 있지만, 지방 색전증은 아직 완전히 이해되지 않고 있다. 지방 색전증의 임상상을 설명하기 위해 기계적 및 생화학적 메커니즘이 많이 밝혀졌지만 아직 부족한 부분이 많다. 진단은 임상 증상, 혈액검사 및 방사선 영상의 조합에 따라 이루어지나 진단이 어려울 수 있다. 앞으로의 연구 방향은 지방 색전증의 발병 위험이 있는 사람들을 예측하고, 상태를 정확하게 진단하고, 지방 색전이 미치는 영향에 대한 이해를 향상시키는 것이 포함되어야 할 것이다.
지방 색전증의 발생률
외상 환자들의 사망 후 시행한 부검에서 폐조직 내 지방 색전은 68%-82%에서 발견이 되었고, 이는 외상 후 지방조직이 일부 혈관으로 이동한다는 것을 의미한다.3,4) 정형외과적 시술이나 수술 중에도 작은 지방조직들이 심장이나 호흡기적 순환을 통해 전신으로 퍼지는 것이 초음파를 통해 발견되기도 했다. 1995년에 111건의 경골과 대퇴골의 확공술을 포함한 정형외과 수술에서 경식도 심장 초음파를 시행하였는데, 87% 환자의 우심방에서 지방조직을 발견하였고, 1 cm가 넘는 지방조직은 43%나 되었다.8) 그러나 이러한 지방조직은 지방 색전 자체를 의미하는 것이며, 임상적으로 극심한 증상을 보이는 경우에 대해 지방 색전증이라 한다.9,10,11)
지방 색전증의 임상적 발생률은 다양하게 보고되고 있다. 예전의 연구에서는 정형외과 외상 환자에서 단일골절의 경우 0%-3%, 복합 외상의 경우 30%까지 보고되었다.12) 그러나 최근 연구에서는 발생률이 낮게 보고되고 있다.6,7,13) 1997년에 10년 동안의 외상 환자들을 연구한 대규모 임상 연구에서 장골 골절이 있는 3,000명의 환자에서 27건(0.9%)의 지방 색전증이 발견되었고, 환자의 평균 연령은 31세였으며, 발생은 일반적으로 손상 후 24-48시간 후에 발생하였다고 보고했다.6) 27명 환자의 95%는 하지 골절이 있었고, 폐쇄성 골절에서 더 흔히 발생한다고 보고했다. 2008년에는 10억 명의 환자를 포함하여 26년 동안 조사한 연구가 발표되었다. 이 연구에서는 골절이 있는 모든 환자 중 지방 색전증의 발생률은 0.17%였다. 단독 골절 중 대퇴골 골절이 0.54%로 가장 흔했고, 대퇴골을 포함한 다발골절은 1.29%로 가장 높은 발생률을 보였다. 발생빈도는 남자에서 더 흔했고 상대위험도는 5.7이었으며, 10-40세에서 더 많았다고 보고했다.2)
소아 환자에서 지방 색전증의 발생률은 성인보다 낮다고 보고되고 있다. 비록 소아 사체 부검에서는 30%에서 지방 색전이 발견되었다고는 하나14) Stein 등2)은 11만 명의 소아 환자들 중에 지방 색전증의 발생은 없었다고 보고했다. 이렇게 소아에서의 발생률이 낮은 이유는 소아의 골수에서는 조혈조직이 파지하는 비율이 높아 상대적으로 지방조직이 적기 때문이며, 그 지방조직의 구성 성분도 소아에서는 염증 반응을 덜 야기하는 팔미틴(palmitin)과 스테아린(stearin)으로 구성되어 있기 때문이다.15)
지방 색전증의 병태생리학
현재까지 지방 색전증의 병태생리적으로 인정되고 있는 것은 기계적 이론과 생화학적 이론이다. 기계적 이론은 골수 내의 지방조직이 손상된 정맥으로 유입되어 혈류를 기계적으로 막아서 발생한다는 이론이며, 생화학적 이론은 자유 지방산이 생성되어 여러 조직들의 염증 반응을 개시하여 증상을 유발한다는 이론이다.
1. 기계적 이론
기계적 이론은 1924년 Gauss16)가 처음으로 보고하였다. 그는 장골의 골절로 인해 골수 내 지방과 골수 내 혈관을 찢을 것이라 하였다. 파열된 정맥 끝으로 자유 지방조직을 혈관 내로 이용하게 되며, 순환계로 유입된 지방조직이 기계적 색전 및 국소 허혈을 발생시킬 수 있다는 것이다. 유입된 자유 지방조직은 최초로 만나게 되는 모세혈관인 폐 모세혈관에서 색전을 유발한다. Bhaskaran17)과 Weisz18)는 지방 색전증으로 사망한 환자의 폐에서 골수 조각을 증명하였고, Kerstell19)은 지방 색전증 환자의 폐에 보이는 지방산의 성분이 골수 지방과 같음을 보고하였다. 증상이 발생하기 위해서는 정맥에서 동맥 순환으로 이동하여야 하는데, 지방조직은 큰 크기 때문에 성인의 20%-25%에 존재하는 난원공을 통해 우심방에서 좌심방으로 통과한다고 생각하였다.20) 하지만 난원공이 존재하지 않는 환자에서 신경학적 증상과 피부 병변이 발생하는 경우는 지방이 변형되어 모세혈관을 통과하거나 폐 주변에 있는 동정맥 단락을 통해 색전을 유발한다고 설명하였다.20) 이 이론은 논리적이지만 24-72시간 지연되어 발현되는 증상에 대해서는 설명할 수 없으며, 외상 환자에서 일부는 전격적인 지방 색전증을 보이나 일부는 일과성으로 끝나게 되는 경우를 설명할 수 없다. 또한 지방 입자의 근원이 골수라는 사실은 대부분의 연구자가 동의하나, 그 역할에 관하여서는 부족함이 있다.
2. 생화학적 이론
비외상성 지방 색전증을 설명하기 위해 Lehman과 Moore21)는 1927년 생화학적 이론을 발표하였고, 그들은 이 지방이 혈장 내 chylomicron에서 유래할 가능성을 제시하였다. 폐로 색전된 골수 지방은 리파아제의 국소 방출을 유발하며, 이 리파아제는 지방조직을 유리 지방산과 글리세롤로 분해한다. 분해된 유리 지방산은 혈관 내피세포를 손상시키고 폐세포에 직접 독성 작용을 일으켜 혈관성 부종과 출혈을 유발한다. 이러한 생태는 급성 호흡곤란 증후군을 야기하는 전염증성 사이토카인을 방출하게 되고, 이러한 반응물들은 혈액 내 지질을 더 큰 분자로 응집시켜 혈관을 막을 수 있다. 또한 골수 지방은 혈전을 유발하며, 순환 중에 빠르게 혈소판과 섬유소로 덮여 응고 캐스케이드를 일으켜 혈소판 감소증을 일으키고, 심한 경우 파종성 혈관 내 응고를 유발한다.20) Peltier22)는 자유지방산이 침착한 혈소판에 친화력이 있어 결과적으로 지방 색전증으로 발전할 수 있다고 하였다. 이 이론은 골절, 외상 없이 발생하는 지방 색전증이나 골절이 있더라도 상대적으로 심각하고 전격적인 증상을 보이는 경우를 설명할 수 있다. 실제로 지방 색전증은 기계적인 혈관 폐쇄와 색전된 지방에 대한 신체의 염증 반응의 조합일 가능성이 높다.
지방 색전증의 임상 양상
지방 색전증의 고전적인 증상 삼중주는 호흡곤란, 신경학적 변화와 점상 발진이다. 하지만 이 외에도 다양한 임상 증상을 보인다.
1. 호흡기계
환자의 70% 이상에서 발생하는 증상이며, 진단과 치료에 있어 중요한 증상이다.23) 여러 증상들 중 먼저 발생하며, 일반적으로 외상 후 24-72시간 내에 발생한다. 하지만 12시간 내 증상이 보고된 경우도 있다.11) 현상적으로 저산소증은 호흡수와 심박수의 증가를 일으켜 과대사상태로 이어지고, 환자의 절반 정도는 기계 환기가 필요한 호흡 부전이 발생한다고 보고되고 있다.24) 단순 흉부 방사선상으로는 특징적인 눈보라 모양을 보이지만 폐출혈, 심혈관계질환 등이 동반되어 복잡한 양상을 띠는 경우가 많다. 증상 발현은 유리된 지방조직으로 인한 폐혈관의 기계적 폐쇄 때문일 수도 있지만 주로 과응고성에 대한 폐조직의 반응으로 인해 발생한다고 보고되고 있다.25) 이러한 반응으로 조직간질출혈과 폐포허탈이 발생하고, 혈류 공기 장벽이 정상보다 10-20배에 달하게 되어 병리적 사강이 넓어져 PO2의 감소와 PCO2 의 증가로 이어져 증상이 발현된다.
2. 중추신경계
중추신경계 기능 장애는 지방 색전증의 또 다른 일반적인 증상으로, 환자의 최대 86%에서 발생하며 일반적으로 호흡기 증상이 시작된 후에 발생한다.26) 지방 색전증에서 신경학적 변화는 단독으로 거의 발생하지 않고, 이러한 증상은 또한 비특이적이다. 졸음, 혼돈, 안절부절함에서 발작 및 혼수상태에 이르기까지 다양할 수 있다.11) 다행히도 거의 대부분 회복을 보인다. 손상기전은 지방 색전에 의한 순환장애와 저산소증에 의한 손상으로 생각된다.27) 두부 외상에 따른 혼수 상태와는 명료기의 길이로 감별할 수 있으며, 지방 색전증의 경우 상대적으로 긴 명료기를 가진다. 그리고 두부 외상에 비해 혼돈이 심하며, 혼수 및 제뇌 강직으로의 진행이 빠르고 국소화 징후가 없다는 점이 특징이다.
3. 점상 발진
점상 발진은 지방 색전증의 가장 특징적인 증상이지만 환자의 20%-60%에서만 발생한다.13) 발진은 가장 흔하게 신체의 비의존적 부위, 예를 들어 흉부 앞쪽, 구강 점막, 결막, 목, 겨드랑이에 위치하지만 전신 어디에서나 발생할 수 있다.11,26) 지방 입자가 일반적으로 가볍기 때문에 누운 환자에서 대동맥궁에 축적이 되고, 이후 경동맥 및 쇄골하 혈관을 통해 비의존 영역으로 분포되는 것이 특징이다.15) 점상 출혈은 일반적으로 초기 손상 후 24시간에서 48시간 사이에 나타나며 일반적으로 1-7일 이내에 해결된다.11)
지방 색전증의 진단
1. 진단 기준
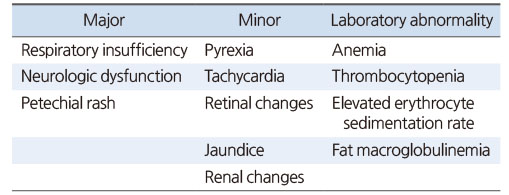
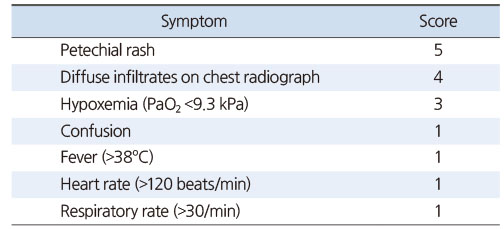
지방 색전증의 진단은 임상 증상 및 혈액 검사와 영상 소견이 비특이적이기 때문에 배제 진단 중 하나이며, 현재 지방 색전증을 진단하는 표준화된 기준은 없는 것이 현실이다. 하지만 대표적으로 Gurd와 Wilson,28) Lindeque 등29)과 Schonfeld 등30)이 보고한 기준이 있으며, 이 세 가지 기준을 참고하여 진단을 하고 있다. 먼저, Gurd와 Wilson28)은 100명의 환자를 기반으로 최초로 진단 기준을 확립하였다. 그는 주기준(호흡 부전, 대뇌 침범, 점상 발진)과 소기준(발열, 빈맥, 망막 변화, 황달, 신장 변화, 빈혈, 혈소판 감소증, 적혈구 침강 속도의 상승, 지방 거대글로불린혈증)으로 나누고, 적어도 하나 이상의 주기준과 4개 이상의 소기준에 해당된다면 지방 색전증을 진단할 수 있다고 발표하였다(Table 1). Lindeque 등29)은 호흡기 증상에 초점을 맞추고, 장골 골절과 산소 포화도 감소가 동반되었던 55명의 환자를 대상으로 연구하여 기준을 만들었다. 그는 지속적으로 PaO2가 60 mmHg 미만이거나 PCO2가 55 mmHg 초과(혹은 pH가 7.3 초과)되는 경우, 또한 35회 이상의 지속적인 호흡수, 그리고 호흡 작업의 증가(호흡곤란, 보조근 사용 및 빈맥)의 4가지 기준 중 1개 이상의 증상이 있는 경우 지방 색전증을 진단해야 한다고 보고하였다. Schonfeld 등30)은 점상 발진, 흉부 영상의 변화, 산소부전, 발열, 빈맥, 과호흡의 증상에 각각의 가중치를 부여하고 지방 색전증을 진단하기 위해서는 5점 이상의 점수를 기준점으로 설정하였다(Table 2). 이 세 가지의 기준이 현재까지 가장 널리 사용되는 기준이나, 모두 소규모 연구를 기반으로 만들어진 것으로 전향적으로 검증된 것은 없다.
Table 1
Gurd Criteria for the Diagnosis of Fat Embolism Syndrome
Table 2
Schonfeld Criteria for the Diagnosis of Fat Embolism Syndrome
2. 혈액 검사
동맥혈 가스분석은 비특이적이지만, 지방 색전증의 가장 유용한 혈액 검사이다. 지방 색전증 환자는 종종 PaO2가 60 mmHg 미만이며, 이것은 저산소혈증을 의미한다. 이 외에 빈혈, 혈소판 감소증과 CRP (C-reactive protein)의 상승이 있다.31) 혈청 lipase가 상승되어 저칼슘혈증을 유발할 수 있으며, 알부민은 유리 지방산과 결합하여 유리 알부민을 감소시킨다. 혈액, 소변 객담 및 뇌척수액 검사에서 지방 소구체가 관찰될 수 있으나 신뢰도가 떨어지고, 진단에 도움이 되지는 않는다.11) 다른 이상 소견으로는 코르티솔, 글루카곤 및 카테콜라민 수치가 상승될 수 있으나 비특이적이다.26) 염증성 사이토카인도 지방 색전증의 예측인자로 발표되었다. 특이 interleukin 6의 수치가 수상 후 12시간에 증가한 것으로 조사되기도 하였다.32)
3. 영상 소견
1) 단순 흉부 방사선 영상
단순 흉부 방사선 영상의 이상 소견은 지방 색전증 환자의 약 30%-50%에서 발견된다.11,28) 일반적으로 양측 폐 실질의 확산 및 반점형 침윤 소견이 관찰된다.26,28) 심한 경우 폐부종과 폐포 출혈과 관련된 경화가 나타나는 경우도 있다. 단순 흉부 방사선 영상은 임상 증상보다 12시간에서 71시간까지 손상 후 이상 소견이 발현될 수 있기 때문에 진단적 가치가 떨어질 수 있으나, 연속 영상 촬영은 질병 진행을 모니터링하는 데 유용하게 사용될 수 있다.33)
2) 흉부 컴퓨터 단층촬영(computed tomography, CT) 영상
흉부 CT는 지방 색전증을 진단하고 평가하기 위한 가장 중요한 검사로 간주된다.33) 지방 색전증 환자에서 발견되는 가장 흔한 소견은 반점형의 경계가 뚜렷한 간유리음영이다.33) 심각한 지방 색전증의 경우 공기 공간 경화와 양측 흉막 삼출액도 보고되고 있다. 여러 연구들에서 흉부 CT 영상에서 폐침범 정도와 호흡기 증상의 중증도 사이에서 직접적인 상관관계를 보인다고 보고했다.
3) 뇌 자기공명영상(magnetic resonance imaging, MRI)
MRI는 대뇌 지방 색전증을 진단할 수 있는 가장 민감한 영상 검사이다.33) T2 강조영상에서는 고신호 강도를, T1 강조영상에서는 여러 신호 강도를 나타내는 산재된 다발성 병소가 주로 백색질에 나타나고, 1개월 이상의 추적 검사 시 90%가량에서 사라진다. MRI에서 T2 강조영상이 대뇌 지방 색전증을 진단하는 데 있어 가장 민감하고, 뇌 손상의 임상적 위중도를 잘 나타낸다.
지방 색전증의 치료
지방 색전증의 치료에 대해 결정적이거나 구체적인 치료법은 없다. 대부분의 경우 지방 색전증의 치료는 보존적 치료에 의존한다.
1. 호흡기계 증상의 치료
지방 색전증은 폐부전으로 빠르게 진행될 수 있으므로 치료를 신속하게 시작할 수 있도록 조기에 발견하는 것이 중요하다. 고위험 환자의 경우 임상 증상이 시작되기 전에 산소 포화도를 측정하고 지속적으로 모니터링하는 것이 중요하다. 초기 또는 심하지 않은 지방 색전증은 산소 투여로 치료가 가능하며, 폐부전이 발생할 경우 기계적 환기가 필요할 수 있다. 임상적으로 급성 호흡곤란 증후군과 구별할 수 없기 때문에 치료는 동일하게 시행한다. 엎드린 자세와 산소 공급은 더 심각한 경우 도움이 될 수 있다.34)
2. 신경계 증상의 치료
신경학적 합병증을 보이는 환자의 경우 자주 Glasgow coma scale을 평가하고 신경학적 검사 등을 통해 면밀히 모니터링해야 한다. 두개내압 모니터링은 뇌부종 환자에서 고려될 수 있으며, 진통 및 진정은 신중하게 사용해야 한다. 신경근 차단제는 가능하면 피해야 한다.34)
3. 심혈관계 증상의 치료
쇼크는 폐의 손상을 악화시킬 수 있으므로 쇼크 상태를 회복하기 위해서 혈압 유지가 필요하다. 알부민은 지방산과 결합하여 폐의 손상을 감소시킬 수 있으므로 투여가 권장된다.35) 쇼크와 우심실 부전이 발생한 환자에서는 노르에피네프린보다 도부타민이 더 효과적일 수 있으며, 산화질소는 폐동맥압을 낮추고 우심실의 부담을 줄일 수 있다.
지방 색전증의 예방
1. 골절의 안정화
단독 혹은 다발성 골절 환자에서 지방 색전과 지방 색전증의 발생률은 많이 연구되었으며, 특히 대퇴골 골절이 주요 위험인자로 밝혀졌다.2,11,13,26) 단독 대퇴골 간부 골절이 있는 환자의 경우 수상 후 10시간 이내에 조기에 수술적 치료를 하는 것이 지방 색전증 발생의 위험을 최소화하는 것으로 나타났다.36) Bone 등37)은 다발성 외상 및 대퇴골 골절이 동반된 환자에서 수상 후 24시간 이내에 조기 고정을 통해 지방 색전증 및 폐 합병증 발생률이 상당히 감소했다고 보고하였다. 이 연구에서 48시간 이후의 치료군에서 27%의 심각한 호흡기 합병증이 발생한 반면에 초기 치료군에서는 2%에서만 지방 색전증 및 합병증이 발생했다고 보고하였다. Riska 등38)은 장골 골절이 있는 다발성 외상 환자에서 비수술적 치료를 받은 384명의 환자 중 22%에서 지방 색전증이 발생하였다고 보고하였다. 그리고 내고정으로 치료받은 245명의 환자 중 4.5%만이 임상적으로 지방 색전증을 진단할 수 있었다. 이후 다발성 외상 환자 211명에서 조기 골절 고정을 시행하였고 1.4%에서만 지방 색전증이 발생했다고 보고하였다.
Blokhuis 등39)은 지방 색전증의 발생률이 너무 낮기 때문에 골절의 고정 시기가 반드시 지방 색전증의 예방에 중요한 역할을 한다고 판단할 수 없다고 보고하였다. 그들은 골절 고정술의 발전에도 불구하고 모든 다발성 외상에서 지방 색전증을 예방할 수는 없지만, 골절의 고정 수술 전에 지방 색전증을 고려한 술 전 검사들이 필요하다고 하였다. 만약 지방 색전증의 증상이나 다른 생리학적 불안정성이 있는 경우 수술 과정에서 추가적인 합병증이 발생하고 있기 때문에 수술 시기를 지연시킬 것을 권유하기로 했다. 하지만 대부분의 연구들에서 장골의 적절한 조치와 조기 고정술이 지방 색전증의 중증도를 예방하거나 최소화하는 가장 중요한 치료 전략이라고 보고하고 있다.23,36,37)
2. 골절의 고정 방법
대퇴골 간부 골절의 치료는 대부분 골수강내 금속정을 이용한 방법일 것이다. 골수강내 금속정을 시행할 때 확공술을 하게 되는데, 이러한 확공술이 골수강내 압력을 증가시키고 염증반응을 자극하게 된다.40) 이론적으로 이러한 방법이 다른 고정 방법에 비해 지방 색전증을 증가시킬 것으로 예상되었으나, 임상 연구에서는 결정적으로 나타나지는 않았다. Bosse 등5)은 453명의 환자를 대상으로 확공술을 사용한 골수강내 금속정 수술과 금속판을 사용한 수술을 비교하였다. 두 수술 방법 사이 폐합병증이나 사망률의 유의한 차이는 관찰되지 않았다. Pape 등40)은 다발성 외상 환자에 대해 골수강 내 금속정과 금속판을 이용한 수술에 대해 비교하였다. 급성 폐손상의 발생률은 골수강내 금속정군에서 6배 더 높았지만, 급성 호흡곤란 증후군이나 사망률에는 차이가 없었다. 골수강내 고정술을 이용할 때 확공술의 유무에 대해서도 조사되었는데, 확공술이 호흡기계 합병증을 유발할 수 있는 근거는 없었다고 보고되었다.41) 이 연구는 환자수가 많지 않아 근거는 부족하지만, 현재까지는 확공술을 하더라도 지방 색전증의 발생률을 높인다는 다른 문헌은 없었다.
3. 약물치료: 코르티코스테로이드
지방 색전증의 발생 이론에서의 염증성 변화가 있기 때문에 여러 연구들에서 코르티코스테로이드의 사용을 시행하였다. 2009년에 발표된 메타분석에 따르면 389명의 환자에서 스테로이드의 사용은 감염률과 사망률의 차이 없이 지방 색전증의 위험을 78% 감소시켰다.42) 2012년에 발표한 무작위 임상시험에서도 비슷한 결과를 나타냈다.43) 코르티코스테로이드를 사용한 223명의 환자와 그렇지 않은 260명의 환자를 비교하였을 때, 지방 색전증이 약물을 사용한 군에서는 6명이 발생하였고 그렇지 않은 군에서는 60명의 환자가 발생하였다. 하지만 이 연구에서는 치료기간이 다른 소규모 연구를 기반으로 하고 있어 증거는 부족하다. 그래서 이러한 근거들이 부족하기도 하고, 스테로이드의 잠재적 위험이 있기 때문에 일상적인 예방법으로는 권장되지 않는다.
결론
지방 색전증은 장골의 골절과 관련된 치명적인 합병증이다. 현재 지방 색전증의 최선의 치료는 예방 및 조기 발견이다. 골절부의 조기 고정은 가장 효과적인 예방법이다. 고위험 환자에서는 호흡기계 증상 및 징후에 대해 면밀히 모니터링을 해야 하며, 지방 색전증이 의심되면 호흡기계, 신경계 및 심혈관계 치료를 시작해야 한다.
Financial support:None.
Conflict of interests:None.
References
-
Husebye EE, Lyberg T, Røise O. Bone marrow fat in the circulation: clinical entities and pathophysiological mechanisms. Injury 2007;37 Suppl 4:S8–S18.
-
-
Habashi NM, Andrews PL, Scalea TM. Therapeutic aspects of fat embolism syndrome. Injury 2007;37 Suppl 4:S68–S73.
-

 E-submission
E-submission KOTA
KOTA TOTA
TOTA TOTS
TOTS

 Cite
Cite